Pupilómetro Portátil de bajo costo para Estudios de Ritmo Circadiano
DOI:
https://doi.org/10.17488/RMIB.45.3.4Palabras clave:
instrumentación biomédica, pupilometría, ritmo circadianoResumen
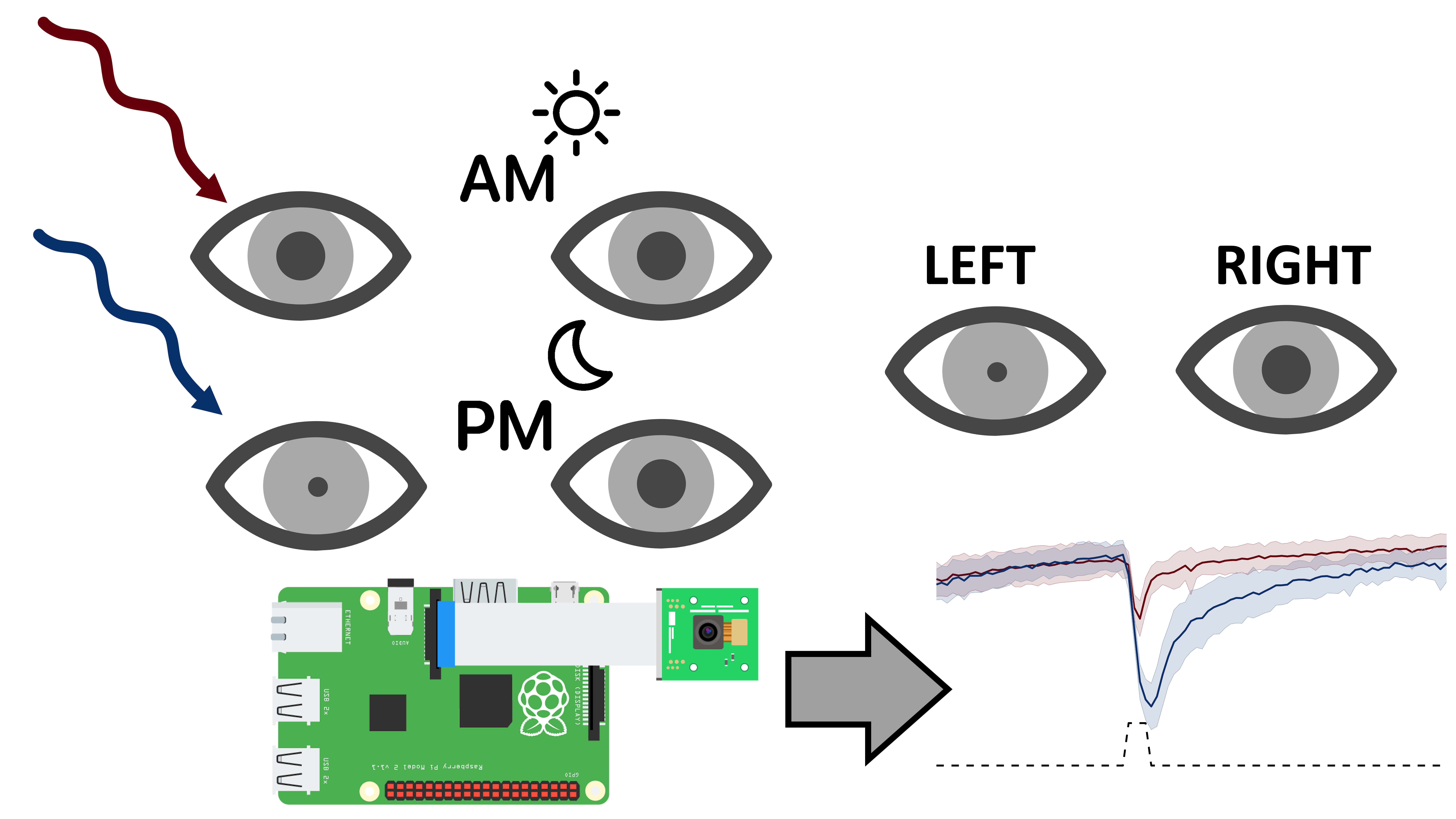
Dado el precio de los dispositivos disponibles en el mercado, el desarrollo de un pupilómetro portátil de bajo coste basado en la plataforma Raspberry Pi es importante para avanzar en las aplicaciones clínicas y de investigación en neurología y estudios del ritmo circadiano. Este estudio tuvo como objetivo diseñar y caracterizar un pupilómetro capaz de evaluar la respuesta pupilar a la luz (PLR) a diferentes longitudes de onda y su relación con los ciclos circadianos. Utilizando una Raspberry Pi, una cámara sin filtro infrarrojo (NoIR) y software personalizado, el dispositivo se probó en una mujer sana de 24 años durante 20 días, midiendo las respuestas a estímulos de luz de 635 nm (rojo) y 463 nm (azul) en dos intervalos diarios (8:00 AM y 8:00 PM) en ambos ojos. Los resultados mostraron que la luz azul inducía una mayor constricción pupilar que la luz roja (F(1)= 284.37, p=6.9e-27), con respuestas más pronunciadas por la mañana (F(1)=12.02, p=0.001), probablemente debido a una mayor actividad parasimpática. También se observó una asimetría lateral significativa (F(1)=12.36, p=0.0008) en la respuesta pupilar a la luz azul, lo que sugiere posibles factores intracraneales. Estos hallazgos demuestran la eficacia del pupilómetro para captar la dinámica pupilar detallada, proponiendo su utilidad para evaluar la respuesta pupilar a la luz en relación con los ritmos circadianos y la asimetría lateral, proporcionando una solución asequible.
Descargas
Citas
S. Mathôt, “Pupillometry: Psychology, Physiology, and Function,” J. Cogn., vol. 1, no. 1, 2018, art. no. 16, doi: https://doi.org/10.5334/joc.18
D. F. Ferreira, S. Ferreira, C. Mateus, N. Barbosa-Rocha, L. Coelho, and M. A. Rodrigues, “Advancing the understanding of pupil size variation in occupational safety and health: A systematic review and evaluation of open-source methodologies,” Saf. Sci., vol. 175, 2024, art. no. 106490, doi: https://doi.org/10.1016/j.ssci.2024.106490
H. M. Pinheiro and R. M. da Costa, “Pupillary Light Reflex as a Diagnostic Aid from Computational Viewpoint: A Systematic Literature Review,” J. Biomed. Inform., vol. 117, 2021, art. no. 103757, doi: https://doi.org/10.1016/j.jbi.2021.103757
M. Okubo, K. Ishikawa, T. Oyama, and Y. Tanaka, “The look in your eyes: The role of pupil dilation in disguising the perception of trustworthiness,” J. Trust Res., vol. 13, no. 1, pp. 87–97, 2023, doi: https://doi.org/10.1080/21515581.2023.2165090
J. G. Cárdenas-Solís, D. A. Gutiérrez Hernández, E. Guevara, R. Santiago-Montero, et al., “Polynomial Approximation of Time Series of Pupil Response to Controlled Light Stimuli,” J. Adv. Comput., vol. 7, no. 1, pp. 1–10, 2017, doi: https://doi.org/10.5923/j.ac.20170701.01
M. T. Galván-González, V. Zamudio, C. Lino, J. G. Cárdenas Solís, et al., “Analysis of pupillary response after a stimulus of light to generate characteristical groups,” in 2017 International Conference on Electronics, Communications and Computers (CONIELECOMP), Cholula, Mexico, 2017, pp. 1–6, doi: https://doi.org/10.1109/CONIELECOMP.2017.7891817
L.-L. Lobato-Rincón, M. del C. Cabanillas-Campos, C. Bonnin-Arias, E. Chamorro-Gutiérrez, A. Murciano-Cespedosa, and C. Sánchez-Ramos Roda, “Pupillary behavior in relation to wavelength and age,” Front. Hum. Neurosci., vol. 8, 2014, art. no. 221, doi: https://doi.org/10.3389/fnhum.2014.00221
C. M. Privitera, S. V. Neerukonda, V. Yokobori, A. M. Puccio, et al., “A differential of the left eye and right eye neurological pupil index is associated with discharge modified Rankin scores in neurologically injured patients,” BMC Neurol., vol. 22, no. 1, 2022, art. no. 273, doi: https://doi.org/10.1186/s12883-022-02801-3
M. A. Bonmati-Carrion, K. Hild, C. Isherwood, S. J. Sweeney, et al., “Relationship between Human Pupillary Light Reflex and Circadian System Status,” PLoS One, vol. 11, no. 9, 2016, art. no. e0162476, doi: https://doi.org/10.1371/journal.pone.0162476
M. Münch, L. Léon, S. V. Crippa, and A. Kawasaki, “Circadian and wake-dependent effects on the pupil light reflex in response to narrow-bandwidth light pulses,” Invest. Ophthalmol. Vis. Sci., vol. 53, no. 8, pp. 4546–4555, 2012, doi: https://doi.org/10.1167/iovs.12-9494
E. Guevara, M. Miranda-Morales, K. Hernández-Vidales, M. Atzori, and F. J. González, “Low-cost embedded system for optical imaging of intrinsic signals,” Rev. Mex. Fis., vol. 65, no. 6, pp. 651–657, 2019, doi: https://doi.org/10.31349/RevMexFis.65.651
K. Tekin, M. A. Sekeroglu, H. Kiziltoprak, S. Doguizi, M. Inanc, and P. Yilmazbas, “Static and dynamic pupillometry data of healthy individuals,” Clin. Exp. Optom., vol. 101, no. 5, pp. 659–665, 2018, doi: https://doi.org/10.1111/cxo.12659
K. Herbst, B. Sander, D. Milea, H. Lund-Andersen, and A. Kawasaki, “Test–Retest Repeatability of the Pupil Light Response to Blue and Red Light Stimuli in Normal Human Eyes Using a Novel Pupillometer,” Front. Neurol., vol. 2, 2011, art. no. 10, doi: https://doi.org/10.3389/fneur.2011.00010
R. Kardon, S. C. Anderson, T. G. Damarjian, E. M. Grace, E. Stone, and A. Kawasaki, “Chromatic pupil responses: preferential activation of the melanopsin-mediated versus outer photoreceptor-mediated pupil light reflex,” Ophthalmology, vol. 116, no. 8, pp. 1564–1573, 2009, doi: https://doi.org/10.1016/j.ophtha.2009.02.007
N. M. Razali and Y. B. Wah, “Power comparisons of shapiro-wilk, kolmogorov-smirnov, lilliefors and anderson-darling tests,” JOSMA, vol. 2, no. 1, pp. 21–33, 2011.
D. J. Steinskog, D. B. Tjøstheim, and N. G. Kvamstø, “A Cautionary Note on the Use of the Kolmogorov–Smirnov Test for Normality,” Mon. Wea. Rev., vol. 135, no. 3, pp. 1151–1157, 2007, doi: https://doi.org/10.1175/MWR3326.1
Y. Zhao, L. Wong, and W. W. B. Goh, “How to do quantile normalization correctly for gene expression data analyses,” Sci Rep, vol. 10, 2020, art. no. 15534, doi: https://doi.org/10.1038/s41598-020-72664-6
S. Lee and D. K. Lee, “What is the proper way to apply the multiple comparison test?,” Korean J. Anesthesiol., vol. 71, no. 5, pp. 353–360, 2018, doi: https://doi.org/10.4097/kja.d.18.00242
M. Grueschow, N. Stenz, H. Thörn, U. Ehlert, et al., “Real-world stress resilience is associated with the responsivity of the locus coeruleus,” Nat. Commun., vol. 12, no. 1, 2021, art. no. 2275, doi: https://doi.org/10.1038/s41467-021-22509-1
A. V. Rukmini, D. Milea, M. Baskaran, A. C. How, et al., “Pupillary Responses to High-Irradiance Blue Light Correlate with Glaucoma Severity,” Ophthalmology, vol. 122, no. 9, pp. 1777–1785, 2015, doi: https://doi.org/10.1016/j.ophtha.2015.06.002
M. H. Lee, B. Mitra, J. K. Pui, and M. Fitzgerald, “The use and uptake of pupillometers in the Intensive Care Unit,” Aust. Crit. Care, vol. 31, no. 4, pp. 199–203, 2018, doi: https://doi.org/10.1016/j.aucc.2017.06.003
IDEMD. “Pupillometry - NeuroLight.” IDMED Accessed: Aug. 18, 2024. [Online]. Available: https://www.idmed.fr/en/pupillometry/
NEUROPTICS. “Measure Pupil Size with NPi-300 Pupillometer,” NeurOptics. Accessed: Aug. 18, 2024. [Online]. Available: https://neuroptics.com/npi-300-pupillometer/
Descargas
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2024 Revista Mexicana de Ingenieria Biomedica

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial 4.0.
Una vez que el artículo es aceptado para su publicación en la RMIB, se les solicitará al autor principal o de correspondencia que revisen y firman las cartas de cesión de derechos correspondientes para llevar a cabo la autorización para la publicación del artículo. En dicho documento se autoriza a la RMIB a publicar, en cualquier medio sin limitaciones y sin ningún costo. Los autores pueden reutilizar partes del artículo en otros documentos y reproducir parte o la totalidad para su uso personal siempre que se haga referencia bibliográfica al RMIB. No obstante, todo tipo de publicación fuera de las publicaciones académicas del autor correspondiente o para otro tipo de trabajos derivados y publicados necesitaran de un permiso escrito de la RMIB.











